Rondom de operatie
Alles wat je wilde weten over je anesthesie
Binnenkort ondergaat u een operatie of een onderzoek, onder verdoving. Het is dank zij de verdoving, ook wel anesthesie of narcose genoemd, dat u tijdens de operatie of tijdens het onderzoek geen pijn voelt. Een
anesthesist, een geneesheer-specialist van het Imeldaziekenhuis, zal voor uw verdoving zorgen. U vindt op deze website wat meer informatie over de verschillende vormen van anesthesie, over de voorbereiding voor de operatie, over
het ontwaken.
De dag van de ingreep...
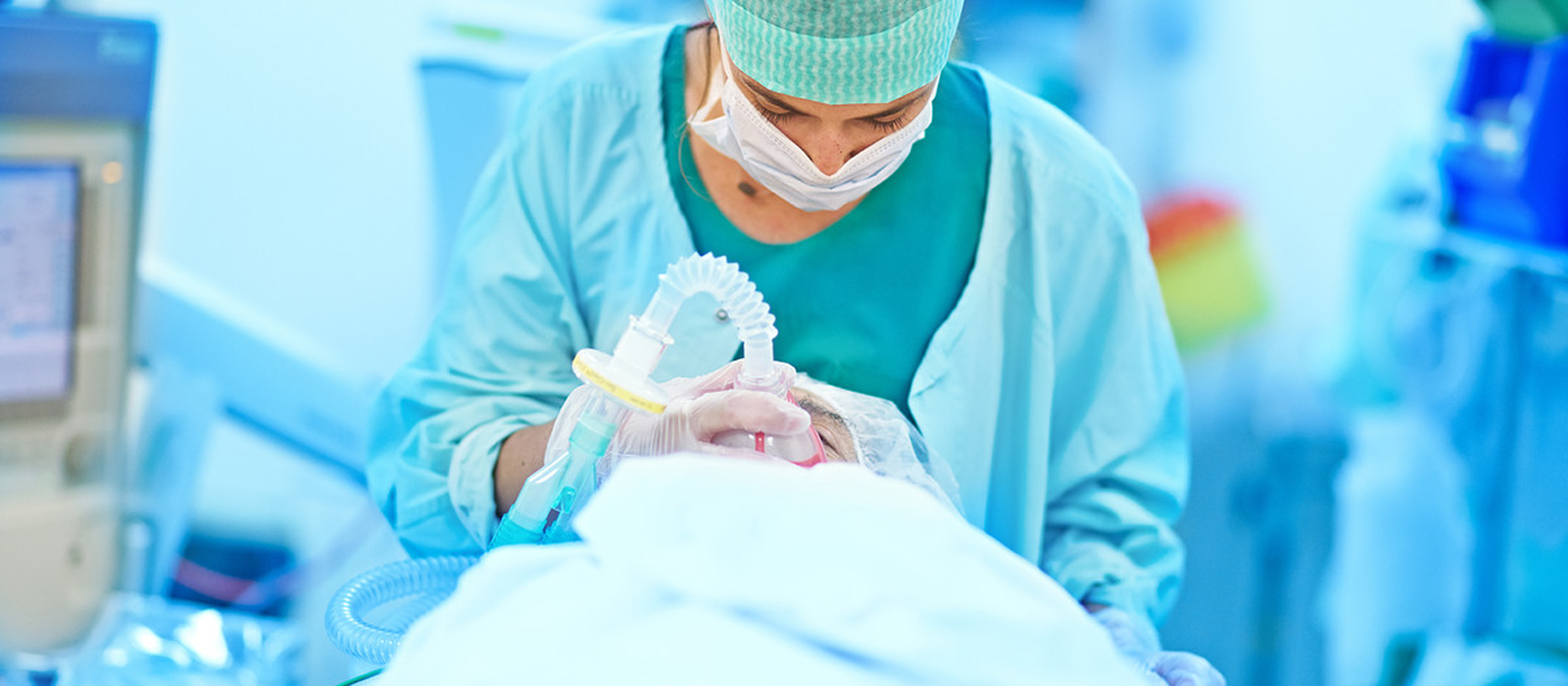
U wordt in uw bed van de verpleegafdeling naar de operatieafdeling gebracht. Daar worden allerlei voorbereidingen verricht: uw identiteit en de aard van de ingreep worden gecheckt, de medische gegevens worden overlopen, een infuus
wordt in de arm geplaatst. Electroden voor het elektrocardiogram worden op de borst en de armen gekleefd, een bloeddrukmeter wordt rond de arm geplaatst, een knijper op uw vinger meet het zuurstofgehalte in het bloed. Deze
meetinstrumenten worden aangesloten op de bewakingsmonitor.
In het geval van een regionale anesthesie (zenuwblok, spinale anesthesie, epidurale anesthesie) wordt de medicatie op voorhand toegediend ter hoogte van het
desbetreffende gebied (arm, hals, been, ruggenprik) en als deze ‘ingewerkt’ is, wordt het operatiegebied afgedekt met blauwe doeken, zodat u niets van de operatie ziet. Deze regionale anesthesie kan gecombineerd worden met
een sedatie of een algemene anesthesie.In het geval van een algemene anesthesie krijgt u in de operatiezaal een masker met zuurstof en krijgt u slaapmedicatie via het infuus. U valt dan in slaap en maakt de operatie niet meer bewust
mee. Nadat u in slaap bent gevallen wordt in uw luchtpijp een buisje ingebracht. Via dit buisje wordt u beademd gedurende de operatie.
Kleine kinderen zijn vaak bang voor een prikje. Zij worden daarom veelal in slaap gebracht
door hen via een masker een anesthesiegas te laten inademen. Vaak gebeurt het dat het kind dan onwillekeurige bewegingen maakt: dit is normaal en is geen reden tot ongerustheid.
Zoals reeds gezegd zorgt de anesthesist voor het
correct doseren van de anesthesiemedicatie, maar ook voor de ‘bewaking’ tijdens deze kunstmatige slaap. De diepte van de slaap, de bloeddruk, de hartslag, de ademhaling, het zuurstofgehalte worden voortdurend gevolgd en waar nodig
bijgestuurd. Op het einde van de ingreep zal de anesthesist de kunstmatige slaap beëindigen door de toediening van de anesthesiemedicatie te stoppen of de werking te neutraliseren.
Complicaties en bijwerkingen
Ernstige complicaties door anesthesie komen tegenwoordig zelden voor. Anesthesie is bijzonder veilig geworden door de verbetering van de bewakingsapparatuur en de beschikbaarheid van moderne geneesmiddelen. Ondanks alle voorzorgen
en zorgvuldigheid zijn complicaties niet altijd te voorkomen. Bij bepaalde operaties of ziektes is de kans op ernstige complicaties groter. Dit zal met u bij het preoperatieve contact besproken worden. Onder ernstige complicaties
verstaan wij een hartinfarct of hartfalen, hersenschade of overlijden. Het kan wel zijn dat er vervelende bijwerkingen optreden zoals keelpijn, misselijkheid en hoofdpijn. Deze zijn meestal van korte duur en gaan vanzelf
of na behandelen over.
Keelpijn en heesheid kunnen verklaard worden door het buisje dat in de luchtpijp geplaatst werd nadat u onder algemene anesthesie gebracht werd.
Bij de misselijkheid na
een operatie spelen verschillende factoren : een voorgeschiedenis van reisziekte of zeeziekte, angst, de operatie zelf (buikoperaties), de medicatie gebruikt om de pijn te bestrijden (morfine) en het anesthesiegas. Voor deze
misselijkheid bestaat er behandeling.
Gevoel van koude en rillen komt voor na een operatie. Dit wordt veroorzaakt door afkoelen van het lichaam tijdens de ingreep. Hiertegen worden dekens met warme lucht
gebruikt voor, tijdens en na de operatie.
Jeuk is een nevenwerking van krachtige pijnstillers, maar kan ook voorkomen als gevolg van een allergische reactie. In beide gevallen kan dit behandeld worden. Na een ruggenprik
kan bij sommige patiënten een hardnekkige hoofdpijn voorkomen. Ook hiervoor bestaat een zeer effectieve behandeling.
Moeite met plassen kan voorkomen na sommige operaties en regionale
anesthesie (vooral epidurale en spinale anesthesie). Vooral mannen kunnen soms moeilijker plassen terwijl vrouwen eerder urine verliezen. Hoewel dit ongemak van voorbijgaande aard is, wordt soms preventief een blaassonde geplaatst. Sommige
complicaties kunnen we vermijden. Breng daarom de anesthesist op de hoogte van uw allergieën (zie preoperatieve vragenlijst). Vermeld ook anesthesieproblemen in het verleden bij uzelf én anesthesieproblemen bij uw familieleden.