Anesthesie bij een keizersnede (sectio)
Er zijn twee mogelijkheden voor verdoving tijdens een keizersnede: met een ruggenprik of onder algemene narcose. Welk soort verdoving voor jou het meest geschikt is, is afhankelijk van een aantal factoren. Wordt het een geplande keizersnede
of krijg je mogelijk te maken met een spoedkeizersnede? Ook is de verdoving afhankelijk van de reden voor de keizersnee.
De ruggenprik (spinale anesthesie)
De meest voorkomende soort van verdoving tijdens een keizersnede
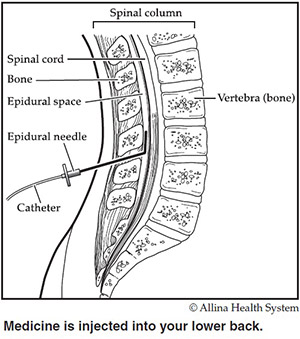
is de ruggenprik, ook wel spinale anesthesie genoemd. Dit is een ander soort ruggenprik dan de 'epidurale' die tijdens de bevalling kan krijgen: de verdoving zal o.a. veel sneller werken. De verdoving wordt ingebracht tussen de
wervels, in de vloeistofruimte die zich bevindt rondom de grote zenuwen in het ruggenmergkanaal. De injectie blokkeert de zenuwbanen die de pijnprikkels vanuit je buik naar je hersenen sturen op enkele minuten tijd. Vervolgens
word je neergelegd en aan wat monitoren aangesloten. De operatie kan kort nadien plaatsvinden. Je maakt alles bewust mee, samen met je partner.
Volledige narcose
Een zeldzame keer, zal er voor worden geopteerd
om je een algemene narcose te geven. Deze werkt heel erg snel. Daarom krijg je de stoffen pas zo kort mogelijk voor de ingreep toegediend. Je bent tijdens de voorbereidingen op de keizersnee in de operatiekamer dus nog volledig
bij bewustzijn. Daar zijn artsen en assistenten druk bezig met andere dingen, terwijl jij de eventuele (pers)weeën gewoon moet blijven opvangen. Dat kan erg vervelend zijn. Tijdens de operatie krijg je een buisje in je luchtpijp
voor de beademing. Daar voel je niets van. Achteraf kan je wel een beetje keelpijn hebben hierdoor. Bij een algemene narcose moet je partner meestal wachten op de gang of in de wachtkamer.